Quali sono i pro e i contro degli interventi di chirurgia bariatrica? Come cambia la vita di un paziente operato? Come cambia il rapporto con il cibo e con il proprio corpo? Solo chi ha già affrontato l’intervento può rispondere a queste domande; come amiamo ripetere, “è l’equipe chirurgica, in primis, che deve imparare dai propri pazienti”: leggi le testimonianze dei pazienti che hanno raccontato la loro esperienza su un sito indipendente.
Sleeve Gastrectomy e Reflusso Gastroesofageo
La sleeve gastrectomy ha raggiunto una grande popolarità negli ultimi anni, per i tassi di morbilità e mortalità limitati e per gli ottimi risultati in termini di perdita di peso e miglioramento/risoluzione delle comorbilità obesità-correlate (1)(2)(3).
La malattia da reflusso gastroesofageo è una condizione molto diffusa nei pazienti affetti da obesità patologica, a causa dell’aumento della pressione intraddominale, costantemente associato all’aumento dell’indice di massa corporea (4)(5).
Il bypass gastrico laparoscopico Roux-en-Y è considerato, dalla maggior parte degli esperti, la procedura di scelta per la gestione della malattia da reflusso gastroesofageo nei pazienti obesi, con risultati eccellenti in termini di controllo del reflusso e perdita di peso duratura (6)(7)(8)(9)(10).
Negli ultimi 15 anni, la sleeve gastrectomy è diventata rapidamente una procedura bariatrica molto popolare, poiché è meno impegnativa dal punto di vista tecnico rispetto al bypass gastrico, è gravata da bassi tassi di complicanze postoperatorie ed è associata a perdita di peso e miglioramento significativi o risoluzione di diverse comorbidità. Tutto questo senza alterare la continuità esofago-gastro-duodenale e, quindi senza, compromettere l’accesso endoscopico alle vie biliari.
Tuttavia, l’effetto della sleeve gastrectomy, sulla malattia da reflusso gastroesofageo, non è ancora chiaro, con evidenze e pareri contrastanti sul controllo del reflusso preesistente e sul reflusso di nuova insorgenza, dopo l’intervento chirurgico (11)(12)(13).
Relazione tra sleeve gastrectomy e reflusso gastroesofageo
La relazione tra sleeve gastrectomy e malattia da reflusso gastroesofageo, a tutt’oggi, non è ben definita, ma può essere indagata a vari livelli:
- Rapporto anamnestico: insorgenza rispetto all’intervento chirurgico (condizione pre-esistente – migliorata o peggiorata – oppure condizione de novo)
- Valutazione clinica: necessità di prescrivere farmaci che inibiscono la secrezione acida dello stomaco (inibitori di pompa protonica)
- Valutazione endoscopica: presenza di esofagite in primis; presenza di esofago di Barrett
- Ph-manometria esofagea
Il rapporto tra reflusso gastroesofageo e sleeve gastrectomy è influenzato dall’adesione del paziente alle regole comportamentali proprie del percorso bariatrico
- Il paziente, con storia di calo ponderale graduale, con episodi di vomito rari o assenti, può riferire il miglioramento di un reflusso gastroesofageo preesistente, sicuramente influenzato dall’effetto del dimagrimento sulla pressione intraddominale
- Il paziente, con storia di scarsa adesione alle regole comportamentali, frequenti episodi di vomito e ripresa ponderale nel tempo, spesso lamenta reflusso gastroesofageo
Ernia iatale e reflusso gastroesofageo
Un reflusso gastroesofageo di entità minore spesso si associa alla presenza di ernie iatali, riducibili e di ridotte dimensioni: risponde generalmente alla terapia con inibitori di pompa protonica e alle regole di igiene alimentare, senza rendere necessari interventi di revisione chirurgica.
Nei pazienti con sintomatologia più marcata, spesso lo studio dello stomaco evidenzia:
- La dilatazione della porzione superiore del tubulo gastrico
- Un eccessivo restringimento del corpo gastrico
È stato ipotizzato che il relativo restringimento medio-gastrico comprometta lo svuotamento della parte superiore del tubulo e determini la stasi e la fermentazione del cibo, mentre il fondo dilatato continua a produrre acido, favorendo così il reflusso di contenuto gastrico nell’esofago (12)(13).
La stasi gastrica può essere secondaria anche a una resezione “troppo aggressiva” dell’antro gastrico, che deve essere invece eseguita secondo precisi criteri anatomici.
Siamo da sempre attenti a questo passaggio dell’intervento chirurgico: la “nostra” sleeve gastrectomy viene eseguita utilizzando un calibratore con palloncino monodirezionale (Fig.1), che consente la massima precisione, in tutte le fasi della resezione gastrica, con un significativo risultato in termini prevenzione delle alterazioni dello svuotamento gastrico (12).

Fig. 1 – Calibratore con palloncino monodirezionale. Fonte immagine
Che cos’è la Nissen Sleeve
Riteniamo che la presenza di un’ernia iatale preoperatoria non sia una controindicazione alla sleeve gastrectomy, soprattutto da quanto il chirurgo francese David Nocca ha descritto gli ottimi risultati della Nissen Sleeve (Fig. 2), che associa la terapia chirurgica dell’ernia iatale e del reflusso gastroesofageo, la fundoplicatio sec. Nissen (Fig. 3), all’intervento bariatrico (17)(18). È una variante della sleeve gastrectomy nella quale crediamo profondamente.

Fig. 2: Nissen Sleeve
Credits: Rita Guglielmelli
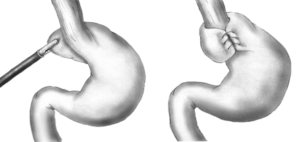
Fig. 3 – Fundoplicatio sec. Nissen – Fonte immagine
Sottolineo di essere da sempre interessato alla terapia chirurgica del reflusso esofageo; a tal proposito invito tutti a leggere il mio articolo divulgativo “Quando devi rivolgerti al chirurgo per la cura del reflusso gastroesofageo?”, di qualche anno fa.
LA TERAPIA CHIRURGICA DEL REFLUSSO GASTROESOFAGEO NEI PAZIENTI SOTTOPOSTI A SLEEVE GASRECTOMY
Crediamo molto nella sleeve gastrectomy, guardiamo con particolare interesse alle diverse versioni della metodica, proposte nel mondo, e curiamo nei particolari ogni singolo intervento (19).
L’esperienza su una vasta popolazione di pazienti (operati presso il nostro centro e in altre sedi) ci ha portato a focalizzare la nostra esperienza sulla cura e sulla prevenzione di tutte le possibili complicanze, reflusso gastroesofageo incluso (20) (21). Tutto questo nell’ottica di una chirurgia bariatrica sartoriale sul singolo paziente e che non tralasci nessun aspetto nel “diritto del paziente alla cura”.
La terapia chirurgica del reflusso gastroesofageo, nel paziente già sottoposto a sleeve gastrectomy, ha per noi indicazioni ben precise:
- L’assenza di risultati apprezzabili dopo terapia con inibitori di pompa protonica, a dosaggio massimale, eventualmente associati a procinetici e farmaci attivi sul meteorismo gastroenterico, in pazienti con reflusso gastroesofageo dimostrabile radiologicamente
- La presenza di esofagite da reflusso severa e di alterazioni istologiche a carico della giunzione esofago-gastrica (esofago di Barrett)
Distinguiamo tra procedure che preservano la sleeve gastrectomy e interventi di revisione con conversione in altro intervento bariatrico. Proponiamo tecniche che agiscono sulla giunzione esofago-gastrica, lasciando intatto il tubulo gastrico, tutte le volte che le condizioni anatomiche dello stomaco lo consentono, in quanto generalmente gravate da minore rischio operatorio.
- È possibile potenziare lo sfintere esofageo inferiore, impiegando il legamento rotondo del fegato (cardiopessi con legamento rotondo) (22)(23)(24)(25)
- Eseguiamo la fundoplicatio (antireflusso) sec. Dor su sleeve gastrectomy (Fig. 4), tutte le volte che la dilatazione del fondo gastrico ne consente la rotazione sull’esofago di 180° È stato altresì, autorevolmente, proposto l’intervento combinato, in un’unica soluzione (D-SLEEVE) (26)

Fig. 4: Sleeve gastrectomy con Fundoplicatio sec. Dor
Credits: Rita Guglielmelli
- La conversione della sleeve gastrectomy nel bypass gastrico è, secondo molti autori, la procedura di scelta nei pazienti con reflusso gastroesofageo postoperatorio, oggettivamente documentato e/o in presenza di esofago di Barrett (27)(28)(29)(30). Numerosi studi hanno riportato risultati eccellenti in termini di miglioramento o risoluzione dei sintomi da reflusso. Riteniamo particolarmente indicata la conversione della sleeve gastrectomy in sleeved gastric bypass, procedura chirurgica descritta dal chirurgo portoghese Rui Ribeiro (31), che prevede la realizzazione di una “tasca gastrica” più lunga rispetto all’intervento “classico”, con conseguente riduzione del rischio di dumping syndrome postoperatoria
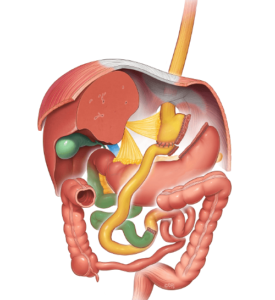
Fig. 5 – Bypass – Fonte Immagine
© Dr Levent Efe, courtesy of IFSO
Di recente, sono stati proposti nuovi approcci mini invasivi nei pazienti con reflusso gastroesofageo in esiti di sleeve gastrctomy: la procedura LINX ®Reflux Management System e la procedura Stretta ® .
- Il collarino LINX viene posizionato con una tecnica che non interviene sul tubulo gastrico e, nel contempo, non altera l’anatomia del giunto esofago-gastrico; il reflusso dallo stomaco viene impedito, senza però creare nessuna difficoltà al passaggio del bolo alimentare dal faringe. Il dispositivo è costituito da microsfere in titanio, che hanno un nucleo magnetico, la cui forza attrattiva determina la tenuta sfinteriale (32)(33)(34)(35).
- La procedura Stretta ®(Mederi Therapeutics Inc, Norwalk, CT, Stati Uniti) si basa su un sistema endoscopico che utilizza la radiofrequenza a bassa potenza (5 Watt) con l’obiettivo di rimodellare lo sfintere esofageo inferiore (36)(37)(38)
- 24thIFSO World Congress. OBES SURG 29, 347–1720 (2019).
- IFSO 2018 23rd World Congress. OBES SURG 28, 131–1271 (2018).
- IFSO 2017 22ndWorld Congress. OBES SURG 27, 1–1253 (2017).
- Lorentzen, J., Medhus, A.W., Hertel, J.K. et al. Erosive Esophagitis and Symptoms of Gastroesophageal Reflux Disease in Patients with Morbid Obesity with and without Type 2 Diabetes: a Cross-sectional Study. OBES SURG (2020).
- Schneider, J.M., Brücher, B.L., Küper, M. et al. Multichannel Intraluminal Impedance Measurement of Gastroesophageal Reflux in Patients with Different Stages of Morbid Obesity. OBES SURG 19, 1522–1529 (2009).
- Mejía-Rivas, M.A., Herrera-López, A., Hernández-Calleros, J. et al. Gastroesophageal Reflux Disease in Morbid Obesity: The Effect of Roux-en-Y Gastric Bypass. OBES SURG 18, 1217 (2008).
- Bloomberg, R.D., Urbach, D.R. Laparoscopic Roux-en-Y Gastric Bypass for Severe Gastroesophageal Reflux after Vertical Banded Gastroplasty. OBES SURG 12, 408–411 (2002).
- Tai, C., Lee, Y., Wu, M. et al. The Effect of Roux-en-Y Gastric Bypass on Gastroesophageal Reflux Disease in Morbidly Obese Chinese Patients. OBES SURG 19, 565–570 (2009).
- Salvador-Sanchis, J.L., Martinez-Ramos, D., Herfarth, A. et al. Treatment of Morbid Obesity and Hiatal Paraesophageal Hernia by Laparoscopic Roux-en-Y Gastric Bypass. OBES SURG 20, 801–803 (2010).
- Biter, L.U., van Buuren, M.M.A., Mannaerts, G.H.H. et al. Quality of Life 1 Year After Laparoscopic Sleeve Gastrectomy Versus Laparoscopic Roux-en-Y Gastric Bypass: a Randomized Controlled Trial Focusing on Gastroesophageal Reflux Disease. OBES SURG 27, 2557–2565 (2017).
- Pilone, V., Tramontano, S., Renzulli, M. et al. Gastroesophageal Reflux After Sleeve Gastrectomy: New Onset and Effect on Symptoms on a Prospective Evaluation. OBES SURG 29, 3638–3645 (2019).
- Nocca D, Krawczykowsky D, Bomans B, et al. A prospective multicenter study of 163 sleeve gastrectomies: results at 1 and 2 years. Obes Surg. 2008;18:560–5.
- Lazoura, O., Zacharoulis, D., Triantafyllidis, G. et al. Symptoms of Gastroesophageal Reflux Following Laparoscopic Sleeve Gastrectomy Are Related to the Final Shape of the Sleeve as Depicted by Radiology. OBES SURG 21, 295–299 (2011).
- Elias, B., Hanna, P., Debs, T. et al. A New Algorithm to Reduce the Incidence of Gastroesophageal Reflux Symptoms after Laparoscopic Sleeve Gastrectomy. OBES SURG 27, 1061–1062 (2017).
- Emile, S.H. Gastroesophageal Reflux Disease After Sleeve Gastrectomy: the Need to Predict its Onset and Prevent its Consequences. OBES SURG 29, 2625–2626 (2019).
- Mahawar, K.K., Jennings, N., Balupuri, S. et al. Sleeve Gastrectomy and Gastro-oesophageal Reflux Disease: a Complex Relationship. OBES SURG 23, 987–991 (2013).
- David Nocca MD, PhD, El Mehdi Skalli MD, Eric Boulay MD, Marius Nedelcu MD, Jean Michel Fabre MD, PhD, Marcelo Loureiro MD, PhD, The Nissen Sleeve (N-Sleeve) operation: preliminary results of a pilot study, Surg Obes Relat Dis (2016)
- Amor, I.B., Casanova, V., Vanbiervliet, G. et al. The Nissen-Sleeve (N-Sleeve): Results of a Cohort Study. OBES SURG (2020).
- Sánchez-Pernaute, A., Talavera, P., Pérez-Aguirre, E. et al. Technique of Hill’s Gastropexy Combined with Sleeve Gastrectomy for Patients with Morbid Obesity and Gastroesophageal Reflux Disease or Hiatal Hernia. OBES SURG 26, 910–912 (2016).
- Felsenreich, D.M., Kefurt, R., Schermann, M. et al. Reflux, Sleeve Dilation, and Barrett’s Esophagus after Laparoscopic Sleeve Gastrectomy: Long-Term Follow-Up. OBES SURG 27, 3092–3101 (2017).
- Mandeville, Y., Van Looveren, R., Vancoillie, P. et al. Moderating the Enthusiasm of Sleeve Gastrectomy: Up to Fifty Percent of Reflux Symptoms After Ten Years in a Consecutive Series of One Hundred Laparoscopic Sleeve Gastrectomies. OBES SURG 27, 1797–1803 (2017).
- Vilallonga, R., Sanchez-Cordero, S., Alberti, P. et al. Ligamentum Teres Cardiopexy as a Late Alternative for Gastroesophageal Reflux Disease in a Patient with Previous Reversal of Gastric Bypass to Sleeve Gastrectomy and Hiatal Hernia Repair. OBES SURG 29, 3765–3768 (2019).
- Gálvez-Valdovinos, R., Cruz-Vigo, J.L., Marín-Santillán, E. et al. Cardiopexy with Ligamentum Teres in Patients with Hiatal Hernia and Previous Sleeve Gastrectomy: An Alternative Treatment for Gastroesophageal Reflux Disease. OBES SURG 25, 1539–1543 (2015).
- Varga, G., Cseke, L., Kalmár, K. et al. Prevention of recurrence by reinforcement of hiatal closure using ligamentum teres in laparoscopic repair of large hiatal hernias. Surg Endosc 18, 1051–1053 (2004).
- Huang, C., Lim-Loo, M.B.C., Astudillo, E.S. et al. Sleeve Gastrectomy with Ligamentum Teres Cardiopexy. OBES SURG 28, 2583–2584 (2018).
- del Genio, G., Tolone, S., Gambardella, C. et al. Sleeve Gastrectomy and Anterior Fundoplication (D-SLEEVE) Prevents Gastroesophageal Reflux in Symptomatic GERD. OBES SURG 30, 1642–1652 (2020).
- Felsenreich, D.M., Langer, F.B., Bichler, C. et al. Roux-en-Y Gastric Bypass as a Treatment for Barrett’s Esophagus after Sleeve Gastrectomy. OBES SURG 30, 1273–1279 (2020).
- Braghetto, I., Csendes, A. Prevalence of Barrett’s Esophagus in Bariatric Patients Undergoing Sleeve Gastrectomy. OBES SURG 26, 710–714 (2016).
- Gagner, M. Is Sleeve Gastrectomy Always an Absolute Contraindication in Patients with Barrett’s?. OBES SURG 26, 715–717 (2016).
- Sebastianelli, L., Benois, M., Vanbiervliet, G. et al. Systematic Endoscopy 5 Years After Sleeve Gastrectomy Results in a High Rate of Barrett’s Esophagus: Results of a Multicenter Study. OBES SURG 29, 1462–1469 (2019).
- Ribeiro, R., Pouwels, S., Parmar, C. et al. Outcomes of Long Pouch Gastric Bypass (LPGB): 4-Year Experience in Primary and Revision Cases. OBES SURG 29, 3665–3671 (2019).
- Desart, K., Rossidis, G., Michel, M. et al. Gastroesophageal Reflux Management with the LINX® System for Gastroesophageal Reflux Disease Following Laparoscopic Sleeve Gastrectomy. J Gastrointest Surg 19, 1782–1786 (2015).
- Broderick, R.C., Smith, C.D., Cheverie, J.N. et al. Magnetic sphincter augmentation: a viable rescue therapy for symptomatic reflux following bariatric surgery. Surg Endosc (2019).
- Lipham, J.C., DeMeester, T.R., Ganz, R.A. et al. The LINX®reflux management system: confirmed safety and efficacy now at 4 years. Surg Endosc 26, 2944–2949 (2012)
- Telem, D.A., Wright, A.S., Shah, P.C. et al. SAGES technology and value assessment committee (TAVAC) safety and effectiveness analysis: LINX®reflux management system. Surg Endosc 31, 3811–3826 (2017).
- Khidir, N., Angrisani, L., Al-Qahtani, J. et al. Initial Experience of Endoscopic Radiofrequency Waves Delivery to the Lower Esophageal Sphincter (Stretta Procedure) on Symptomatic Gastroesophageal Reflux Disease Post-Sleeve Gastrectomy. OBES SURG 28, 3125–3130 (2018).
- Crawford, C., Gibbens, K., Lomelin, D. et al. Sleeve gastrectomy and anti-reflux procedures. Surg Endosc 31, 1012–1021 (2017).
- Soong, T., Almalki, O.M., Lee, W. et al. Revision of Sleeve Gastrectomy with Hiatal Repair with Gastropexy for Gastroesophageal Reflux Disease. OBES SURG 29, 2381–2386 (2019).



